Ο μαιευτήρας ζήτησε το βάρος του παιδιού σε χιλιάδες ευρώ. Ο χειρουργός το βάρος του νυστεριού σε χρυσό. Ο ορθοπεδικός το βάρος του μοσχεύματος σε πλατίνα...
Τα περιστατικά
είναι πολλά και διαμορφώνουν ένα βουνό από οργή και εθνικό πλούτο. Πνίγουν τους ασθενείς την ώρα της ανάγκης και εντείνουν τις κοινωνικές ανισότητες.
Οι αποκαλούμενες “ιδιωτικές πληρωμές” (out of pocket), ανέρχονται ετησίως σε 5 δισ. ευρώ. Τόσο περίπου κόστισε στους φορολογούμενους και η...αναθεωρημένη εκδοχή του τρίτου Μνημονίου, που ψηφίστηκε το 2017.
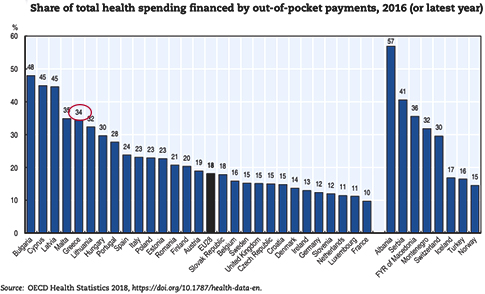
Η Ελλάδα είναι πρωταθλήτρια σε ιδιωτικές πληρωμές στην Υγεία, νόμιμες και άτυπες. Οι πολίτες πληρώνουν το 34% του ποσού που διατίθεται κάθε χρόνο για την Υγεία από όλες τις πλευρές: κράτος, κοινωνική και ιδιωτική ασφάλιση.
Το ποσοστό είναι σημαντικά χαμηλότερο στις άλλες ευρωπαϊκές χώρες (περίπου 20%), όπου η Πολιτεία καλύπτει σαφώς περισσότερες ανάγκες περίθαλψης.
Οι ιδιωτικές πληρωμές είναι μόλις 10% σε προηγμένες χώρες, όπως η Γαλλία, το Λουξεμβούργο και οι Κάτω Χώρες και 40% στη Βουλγαρία και στη Λετονία...
Δεν είναι τυχαίο πως ένα στα δέκα ελληνικά νοικοκυριά αντιμετωπίζει “καταστροφική δαπάνη Υγείας”, καλούμενο να πληρώσει το κόστος επέμβασης ή θεραπείας, το οποίο τού προκαλεί οικονομική καταστροφή.
Πρόκειται, δηλαδή, για πληρωμές, οι οποίες υπερβαίνουν την ικανότητα το νοικοκυριού να τις καλύψει.
Στις προηγμένες ευρωπαϊκές χώρες, τον κίνδυνο αυτό αντιμετωπίζει πολύ μικρό ποσοστό του πληθυσμού: λιγότερο από το 2% των νοικοκυριών στη Γαλλία, την Ιρλανδία, τη Σλοβενία, τη Σουηδία και το Ηνωμένο Βασίλειο.
Η ανισότητα διαπερνά τις κοινωνίες, καθώς τη δοκιμασία αυτή υφίστανται τα πιο αδύναμα οικονομικά μέλη της κοινωνίας...
Δείκτης
Σύμφωνα με τους ειδικούς του Οργανισμού Οικονομικής Συνεργασίας και Ανάπτυξης (ΟΟΣΑ), οι “καταστροφικές δαπάνες” αποτελούν κρίσιμο δείκτη για την υγειονομική κάλυψη του πληθυσμού μίας χώρας.
Όπου τα συστήματα Υγείας δεν παρέχουν επαρκή κάλυψη, οι άνθρωποι μπορεί να μην έχουν αρκετά χρήματα για να πληρώσουν για την υγειονομική περίθαλψη ή να καλύψουν τις ανάγκες τους.
Η απουσία του πλαισίου κάλυψης, μειώνει την πρόσβαση στην υγειονομική περίθαλψη, υπονομεύει την υγεία, εμβαθύνει τη φτώχεια και εντείνει τις κοινωνικές ανισότητες.
Οι επιστήμονες του ΟΟΣΑ υπογραμμίζουν πως οι ιδιωτικές πληρωμές είναι υψηλότερες σε χώρες, όπου σημαντικές ομάδες του πληθυσμού αποκλείονται από την κάλυψη.
Παγόβουνο
Το πρόσφατο περιστατικό με τον μαιευτήρα που ζήτησε το βάρος του παιδιού σε χιλιάρικα, είναι η κορυφή του παγόβουνου.
Δεν είναι, όμως, καθολικό, καθώς μεγάλο μέρος των νοσοκομειακών γιατρών ασκούν με αξιοπρέπεια και αυταπάρνηση το δύσκολο έργο τους.
“Έχουμε υποχρέωση να συμβάλλουμε ώστε να διασφαλιστεί δωρεάν Υγεία για όλους τους πολίτες και ειδικά για τους οικονομικά ασθενέστερους ασθενείς”, σχολίασε ο πρόεδρος του
Ιατρικού Συλλόγου Αθηνών (ΙΣΑ).
Ο Γιώργος Πατούλης κάλεσε την Πολιτεία να διασφαλίσει αξιοπρεπείς αμοιβές και συνθήκες εργασίας για την πλειοψηφία των ιατρών που στηρίζουν το ΕΣΥ.